ОПРЕДЕЛЕНИЕ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ
Патологические изменения функции дыхания неизбежно в той или иной степени нарушают нормальную жизнедеятельность организма. Своевременная и точная диагностика этих изменений, наступающих при различных, в первую очередь легочных, заболеваниях, имеет важное значение для оценки состояния больного, уточнения патогенеза болезни, назначения необходимых терапевтических средств и определения прогноза заболевания. Поэтому не случайно проблема нарушения функции дыхания находится в сфере пристального внимания исследователей и врачей.
Широкие исследования в области физиологии и патофизиологии дыхательной функции большого числа ученых и врачей различных специальностей привели к появлению различных точек зрения по различным вопросам данной проблемы.
Состоявшийся в 1962 г. XV Всесоюзный съезд терапевтов, посвященный нарушениям функции дыхания, способствовал выработке единых взглядов на эту проблему. Прошедшие после съезда многочисленные научные конференции, на которых обсуждались различные аспекты этой проблемы (Иваново, 1969, 1971; Куйбышев, 1970, 1974, 1977, 1983, и др.), специальные симпозиумы по клинической физиологии дыхания (Ленинград, 1973: Бологое, 1977, 1980, 1983; Москва, 1980), публикация большого числа монографий, методических пособий, руководств и справочников свидетельствуют о незатухающем интересе к проблеме нарушений дыхания. Опубликованные материалы показали, что не все исследователи разделяют решение XV съезда терапевтов, для чего, видимо, есть серьезные причины. В связи с этим целесообразно сосредоточить внимание на этих разногласиях и попытаться отыскать среди многочисленных мнений те, которые, на наш взгляд, в наибольшей степени соответствуют истине.
В настоящее время нарушение дыхательной функции все чаще обозначается термином «дыхательная недостаточность» (ДН). Поэтому прежде всего следует выяснить, какое содержание вкладывается в этот термин. Понятие дыхательной недостаточности было введено М. W'intrih в 1864 г. Однако первое научное определение этого термина дал спустя почти 70 лет L. Brauer (1932). Он определил ДН как состояние, при котором функция дыхания не может обеспечить нормальное насыщение крови кислородом и освобождение ее от избытка углекислого газа. Такой взгляд на сущность ДН многие авторы разделяли и в последующие годы (Н. II. Савицкий, 1940; Л. Г. Тетельбаум, 1947; С. П. Вульфович, В. В. Медведев, 1956; 15. М. Шерешевский, 1959, 1967; Ц. Ф. Лулуков, 1961; Т. С. Мнацеканоп, В. Г. Аматунян, 1963: В. Б. Нефедов, 1978; К. Iensen и соавт., 1932; P. Rossicr и соавт., 1956; М. К. Sykes и соавт., 1974, и др.).
При таком взгляде на дыхательную недостаточность исключаются различные виды и формы нарушения дыхательной функции, которые еще не сопровождаются снижением насыщения крови кислородом, но в то же время существенно ограничивают возможность нормальной жизнедеятельности организма.
Наблюдения показывают, что клинические признаки ДН (одышка, цианоз, чувство нехватки воздуха, участие в акте дыхания дополнительных мышц и т. д.) могут возникнуть при нормальном насыщении крови кислородом. Поэтому многие авторы возражают против отождествления ДН с артериальной гипоксемией (А. Г. Дембо. 1951, 1968; Н. А. Шалков, 1957; М. С. Шнейдер, I960;Г. Дембо. Д. Л. Либерман, 1961; Л. Л. Шик, 1961. 1964. 1981; С. И. Соринсон, 1961; А. И. Ворохов, 1962; Д. К. Кочетов, 1963; В. П. Дорощук, 1965, 1981; Б. Е. Вотчал, Н. А. Магазаниик, 1965; Т. М. Высокова, 1976;П. Низовцев, 1978; И. П. Смирнов, 1978; Р. Ф. Клемент, 1981; Ф. Ф. Тетенез, 1983; Б. П. Преварский, 1983; Е. Ualdvin и соавт., 1948; Л. P. Fishman, 1965; И. Кирин,1973, и др.). Очевидно, при достижении конечного эффекта любой функции важно учитывать не только результат, но и пути его достижения.
Исходя из такого представления, Л. Г. Дембо (1957) дал следующее определение понятия ДН: «Это такое состояние организма, при котором нормальная функция внешнего дыхания недостаточна для того, чтобы обеспечить организм потребным количеством кислорода и вывести необходимое количество углекислоты» *. Полемизируя с А. Г. Дембо, М. С. Шнейдер (1960) отметил, что не всякое изменение показателей функции внешнего дыхания является признаком ДН. В частности, он считал, что повышение минутного объема дыхания (гипервентиляция) в условиях, когда у здорового человека нет в этом необходимости, не является показателем ДН. При этом М. С. Шнейдер ссылается на факты, когда при тяжелых поражениях дыхательного аппарата легочная вентиляция не выходила за пределы нормы. М. С. Шнейдер (1960) пытался дать более общее понятие ДН. Он считал, что это «такое состояние, при котором из-за нарушения функции аппарата внешнего дыхания ограничивается нормальная жизнедеятельность организма и уменьшается его приспособляемость к условиям, требующим усиления работы органов дыхания». Л. Л. Шик (1961) отмечает, что определения ДН, данные А. Г. Дембо и М. С. Шнейдером, дополняют друг друга, ибо состояние организма, при котором нормальная функция аппарата внешнего дыхания недостаточна для обеспечения организма необходимым количеством кислорода и выведения избытка углекислоты, как раз и является причиной мобилизации резервов дыхания, уже в покое ограничивая диапазон приспособительных возможностей организма в условиях повышенных требований. Иными словами, конечный эффект (нормальный состав газов крови) достигается дорогой «ценой», вследствие чего лимитируется жизнедеятельность организма (Л. Л. Шик, 1960, 1964, 1967).
Эта точка зрения нашла свое окончательное оформление в определении ДН, принятом XV Всесоюзным съездом терапевтов в 1962 г.: «Дыхательная недостаточность — состояние, при котором либо не обеспечивается поддержание нормального газового состава артериальной крови, либо последнее достигается за счет ненор-
Дембо Л. Г. Недостаточность внешнего дыхания,— Л',.: Медгиз, 1957,— С. 32.
мальной работы аппарата внешнего дыхания, приводящей к снижению функциональных возможностей орга¬низма».
Из этого определения следует, во-первых, что под ДН понимается недостаточность аппарата внешнего дыхания, включающего легкие, дыхательные пути, костно-мышечный аппарат и нейрогуморальные приборы, регулирующие дыхание. В таком понимании термин «дыхательная недостаточность» соответствует термину «недостаточность внешнего дыхания». В этом понимании мы согласны с Л. Л. Шиком (1981). Во-вторых, в понятие ДН входят и такие состояния, при которых в работу включаются различные механизмы компенсации для ликвидации дефекта. Следовательно, имеется в виду не только конечный эффект, но и пути его достижения. Обосновывая это положение, академик В. В. Парин (1964) справедливо отмечал, что в развитии учения о ДН основная тенденция заключается в признании того, что существенное значение имеет степень развития компенсаторных механизмов и та, часто дорогая, цена, которой организм за них расплачивается. Такого определения ДН придерживается и ряд зарубежных авторов (Б. Павлов, 1966, и др.).
Хотя понятие ДН, принятое на XV съезде терапевтов, и отражает преобладающую точку зрения, однако признается не всеми и подвергается критике.
Предлагается обозначать этим термином все состояния, при которых нарушаются окислительные процессы в тканях, транспорт кислорода к тканям в любом его звене — внешнем дыхании, кровообращении, системе крови (А. И. Ворохов, 1962; К. К. Абдулов и соавт., 1963; Е. С. Брусиловский, 1968; В. П. Дорощук, 1965, 1983, 1984). Эта точка зрения наиболее четко сформулирована А. П. Дорощуком: «ДН — это энергетическое голодание клетки, обусловленное несоответствием между потребностями организма и возможностями их обеспечения со стороны системы дыхания и окружающей газовой среды. Под системой дыхания подразумевается внешнее дыхание, перенос газов крови, тканевое дыхание» *.
Мы согласны с Л. Л. Шиком (1981), что предложения такого рода теоретически и практически несостоятельны. При этом неоправданно расширяется понятие ДН, включая в себя и недостаточность кровообращения, и анемию, и нарушения ряда других систем, приобретая
Дорощук А. П. R кн.: Теоретические и практические аспекты дыхания.— Куйбышев, 1983.— С.
почти безграничную универсальность и тем самым теряя практический смысл. Кстати сказать, далеко не всегда можно определить четкие критерии энергетического голодания клеток, характерные для ДН. В. П. Дорощук (1984) приводит симптомы, характерные для многих других патологических состояний, связанных с нарушением процессов энергообразования.
Т. С. Мнацеканов, В, Г. Аматунян (1963), Б. М. Шершевский (1967) и другие авторы считают, что понятие ДН надо связать с конечным эффектом — состоянием гипоксемии. Разного рода изменения функции дыхания, при которых еще нет гипоксемии, они выделяют как на¬рушения. Мы с таким «суженным» понятием ДН согласиться не можем.
Дыхательная недостаточность — это процесс, развертывающийся во времени, проходящий в своем развитии ряд стадий и при неблагоприятных условиях приводящий к декомпенсации функции, поэтому нет основания исключать из этого понятия различные формы нарушений функции, которые компенсируются включением в работу приспособительных механизмов, т. е. те формы, которые имеют место до возникновения состояния декомпенсации. Компенсаторные реакции нельзя отделять от нарушений функции, так как эти процессы тесно связаны между собой. С философской точки зрения, они представляют собой единство противоположностей. Компенсаторные реакции не возникают при отсутствии нарушений функций, которые, в свою очередь, есть лишь одно из проявлений недостаточности функции. Более того, по объему и характеру включенных в работу компенсаторных механизмов можно судить о степени нарушения функции, что было показано в предыдущей главе. Исключать многочисленные формы нарушения функции дыхания из понятия ДН — значит искусственно выделять какое-то одно звено в общем развитии патологического процесса.
Исходя из интересов клинической практики, не следует исключать из понятия ДН различные формы нарушения функции дыхания, так как очень важно выявлять ранние скрытые формы, лечение которых может предупредить развитие выраженной ДН.
Таким образом, подход к определению ДН, выработанный на XV Всесоюзном съезде терапевтов, принципиально правильный и остается правомерным и в настоящее время. Однако в этом определении ДН не до конца соблюден системный принцип, не всегда учитываются компенсаторные реакции, поэтому оно требует корректировки.
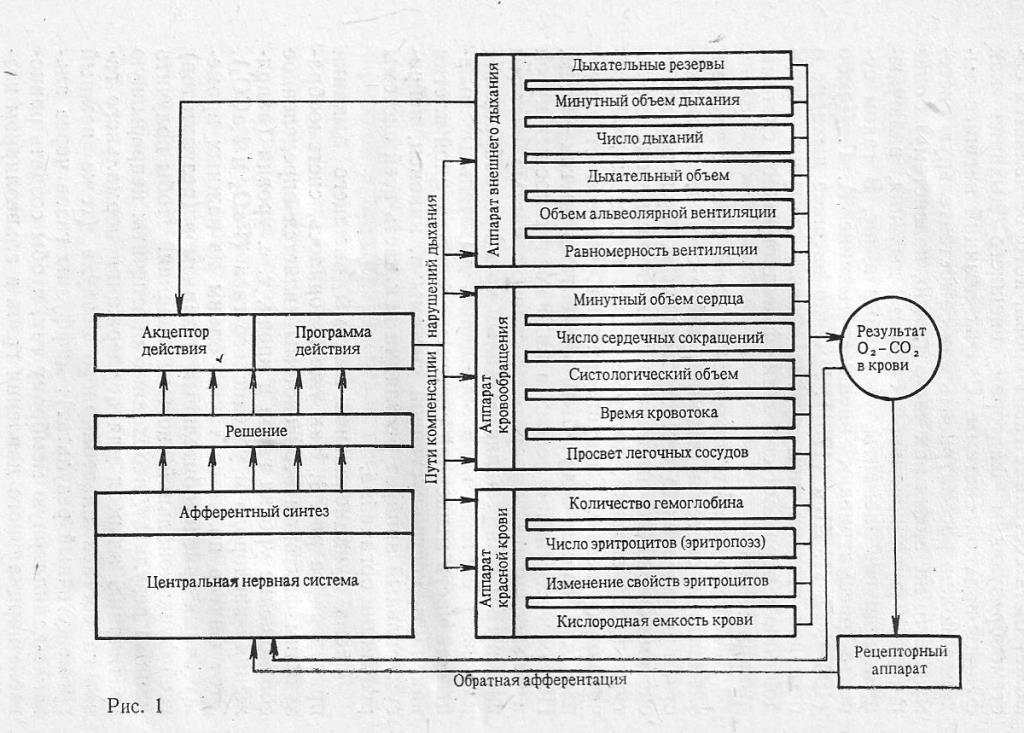
Исходя из представлений о функциональной системе дыхания, мы видим неточность в определении ДН, предложенном на XV Всесоюзном съезде терапевтов. В нем хотя и учитывается принцип компенсации, механизмы компенсации ограничиваются аппаратом внешнего дыхания. Это неизбежно нарушает принцип системного подхода к изучению нарушенных функций, поскольку в компенсации нарушений участвуют различные механизмы. Объем и степень их участия (т. е. состав функциональных систем) определяются потребностями организма в данный момент.
С этой точки зрения ДН можно определить, как состояние, при котором либо не обеспечивается поддержание нормального газового состава крови (физиологического результата), либо последнее достигается за счет включения механизмов компенсации функциональной системы дыхания (т. е. результат сохраняется, но другими средствами), приводящего к снижению функциональных резервов организма.
Исходя из приведенного определения ДН, следует различать две формы нарушения функции дыхания.
При первой форме возникшие нарушения возмещаются включением в работу компенсаторных механизмов, благодаря чему газовый состав крови не изменяется (вентиляционный тип ДН).
При второй форме, несмотря на включение компенсаторных механизмов или их «срыва», возникший дефект функции полностью не возмещается, что приводит к нарушению газового состава крови (альвеоло-респираторный тип ДН). Благодаря включению компенсаторных механизмов степень выраженности нарушений функции уменьшается, но недостаточно для пол¬ной их компенсации. Если в первом случае имеют место трудности самого компенсаторного процесса, чрезмерные энергетические затраты, напряжение компенсаторных механизмов, возмещающих, однако, дефект функции (функция изменяется, но результат достаточен для нормальной жизнедеятельности), то во втором случае наблюдается недостаточность механизмов компенсации, вследствие чего дефект функции не может быть полностью возмещен (т. е. имеет место недостаточность результата). Как следствие этих усилий оставшиеся функциональные резервы, естественно, уменьшаются. Характер отмеченных выше двух форм нарушений дыхательной функции, как и клиническая их оценка, различны, но общим является включение в работу компенсаторных механизмов.
С клинической точки зрения важно указать основные причины возникновения ДН.
К ним относятся: уменьшение дыхательной поверхности в связи с поражением легочной ткани патологическим процессом; уменьшение дыхательной поверхности легкого в связи с хирургическими вмешательствами; недостаточность одного из компонентов дыхательной функциональной системы (нарушение гемодинамики, блокирование системы гемоглобина и т. д.); недостаточность центральных аппаратов, затрудняющая регуляцию дыхательного акта.
Можно выделить три группы патогенетических механизмов развития ДН.
К первой группе относятся нарушения вентиляции, ведущие к нарушению вентиляции альвеол. По данным М. Е. Маршака (1961), произвольное уменьшение легочной вентиляции на 10 % за счет уменьшения объема вдоха в условиях покоя сопровождается небольшим снижением насыщения артериальной крови кислородом; более выраженное ухудшение оксигенации крови наблюдается при уменьшении легочной вентиляции за счет учащения дыхания.
Причины гиповентиляции альвеол: изменения аппарата внешнего дыхания (уменьшение функционирующей легочной ткани вследствие ателектаза, опухоли, воспаления и т. д., уменьшение растяжимости легочной ткани из-за фиброза, эмфиземы, застоя, нарушение проходимости верхних дыхательных путей, ограничение подвижности легких при плевральном выпоте, пневмотораксе, гемотораксе, торакопластике и т. д.), заболевания дыхательных мышц, ограничение движения трудной клетки, угнетение дыхательного центра.
Помимо общей гиповентиляции альвеол, возможна частичная гиповентиляции, сопровождающаяся гипервентиляцией других альвеол. Возникает неравномерная вентиляции альвеол. Нужно отметить, что неравномерность вентиляции имеет место и в нормальных УСЛОВИЯХ (D. О. Haldane, D. Priestley, 1937; Л. Bouhuys, G. Lunclin, 1959; W. Briscoe, A. Conrnaiid, 1959). Она обусловлена неодинаковым растяжением разных частей легкого и покое, наличием в легких спавшихся, не функционирующих альвеол, так называемых физиологических ателектазов. При заболеваниях неравномерность вентиляции резко возрастает; например, при эмфиземе легких только1 /4 альвеол вентилируется нормально, а остальные. — в 5—10 раз хуже. На неравномерность вентиляции как одну из основных причин гипоксемии при заболевании легких указывают многие авторы (А. М. Кулик, 1959; Н. В. Саноцкая, 1959; М. Е. Маршак, 1961; М. С. Шнейдер, 1962, 1966; С. Ы. Соринсон, Л. Н. Чернов, 1969; К. Dariing и соавт., 1940, 1944; A. Lemle и соавт., 1966, и др.).
К причинам неравномерности вентиляции относятся регионарные изменения эластичности легочной ткани (например, при эмфиземе), регионарные обтурации бронхиальных путей (при астме, опухолях, бронхитах и т. д.), регионарные расстройства расправления альвеол (застой в легких, экссудация в альвеолы, фиброз и т. д.).
Часть альвеол может вообще не вентилироваться, но снабжаться кровью. При этом возникает явление так называемого короткого замыкания. Не оксигенированная в этих альвеолах кровь, поступая в общее кровеносное русло, ведет к гипоксемии.
Одной из основных причин гипоксемии является нарушение соответствия между легочной вентиляцией и кровотоком (Е. М. Беркович, 1948; Т. 3. Характер, 1958; М. Е. Маршак, 1959, 1961; А. М. Кулик, 1959; Н. Соmrol и соавт., 1961; R. Malberg, 1966, и др.). Важно не только равномерное распределение воздуха по альвеолам, по и соприкосновение его с адекватным количеством притекающей к альвеолам крови. М. Е. Маршак (1961) отмечал, что под адекватным соотношением между альвеолярной вентиляцией и кровоснабжением легких следует понимать не их суммарное соответствие; необходимы определенные соотношения между аэрацией и кровоснабжением и в отдельных группах альвеол. Только в этом случае при прочих равных условиях возможно поглощение кровью необходимого количества кислорода и выделение избытка углекислоты. При наличии равномерной вентиляции неравномерность кровотока может привести к гипоксемии. Возможны различные нарушения вентиляции и кровотока: неравномерная вентиляция — равномерный кровоток, равномерная вентиляция — неравномерный кровоток, неравномерная вентиляция — неравномерный кровоток, компенсированный и некомпенсированный (J. Н. Control и соавт., 1961). У одного и того же больного обычно наблюдаются сочетанные нарушения (S. Dowm, 1967). Нормальное отношение вентиляции к кровотоку составляет 0,8.
Причинами неравномерного кровотока могут быть анатомические шунты, эмболии или закупорки ветвей легочной артерии, местное уменьшение легочного сосудистого русла (при эмфиземе, фиброзе и т. д.), нарушение местного кровотока (вследствие резекции легких, застоя в легких и т. д.). Изменения легочного кровотока могут быть вызваны и рефлекторным путем при снижении РаО2.
К основным причинам гипоксемии относятся нарушения диффузии. Несмотря на нормальную альвеолярную вентиляцию и нормальное отношение, вентиляции к кровотоку, при затруднении перехода кислорода из альвеолярного газа в кровь легочных капилляров может возникнуть гипоксемия. Этот переход осуществляется путем простой диффузии (М. Krog, 1914; J. Barcrofl, 1925). Диффузия кислорода зависит от ряда факторов. К ним относятся:
Альвеоло-капиллярная площадь, обеспечивающая диффузию. При уменьшении количества капилляров, находящихся в контакте с функционирующими альвеолами, уменьшается диффузионная способность. Она определяется не анатомическим размером альвеолярной и капиллярной поверхности, а количеством функционирующих в данный момент взаимосвязанных альвеол и капилляров (функционирующих легочных единиц). Доказательством этого является, например, увеличение диффузионной способности во время физических нагрузок, при которых увеличивается количество функционирующие легочных единиц (S. Down, 1967). При уменьшении на 1/3 дыхательной поверхности возникают явные нарушения диффузии.
Состояние альвеолярно-капиллярной мембраны. При поражении ее отмечается первичное нарушение диффузии, так называемая альвеолярно-капиллярная блокада (например, при саркоме Бека, асбестозе и т. д.).
«Толщина» пути, который должен пройти кислород при диффузии. Чтобы попасть из альвеол в кровь, кислород должен пройти через несколько слоев — альвеолярную мембрану, интерстициальную жидкость, мембрану капилляров, слой плазмы, мембрану эритроцита. Любое увеличение этого пути за счет интерстициального отека легких, утолщения альвеолярных и капиллярных мембран (при фиброзе легких, склерозе сосудов) и т. п. ведет к снижению диффузионной способности (Е. М. Беркович, 1948; 3. Характер, 1958; R. Forster, 1957, и др.).
Сокращение времени соприкосновения альвеолярного воздуха с кровью (R. Rilev, Л. Cournard, 1949, 1951;II. Comroe, 1961).
Как показали исследования, если время пребывания крови в капиллярах уменьшается в 2 раза (до 0,3 с), то насыщенно крови кислородом снижается. При этом недостаточность диффузии обычно касается только О2, так как растворимость СО2 в солевом растворе, который считается основной частью мембран, в 24 раза выше растворимости 02, а диффузионная способность СО2 в 20 раз больше, чем 02 (J. Н. Comroe и соавт., 1961). При сокращении капиллярного русла в легких происходит ускорение кровотока не менее чем на 2/3.
Поэтому нарушение диффузии, как вторичное явление возможно при диффузном легочном фиброзе, склерозе легочных артериол, множественных эмболиях, а также при физической нагрузке в случае поражения легких. При нарушении диффузии обычно возникает гипоксемия без гиперкапнии.
Таким образом, нарушения функции дыхания связаны с различными изменениями функциональной системы дыхания. Разнообразие развивающихся нарушений зависит от включения различных компенсаторных реакции, полностью или частично возмещающих дефект функции.
КОМПЕНСАТОРНЫЕ МЕХАНИЗМЫ ФУНКЦИОНАЛЬНОЯ СИСТЕМЫ ДЫХАНИЯ
Как видно из вышеизложенного, оценить характер нарушений функции дыхания невозможно без учета со¬стояния механизмов компенсации. В связи с этим целесообразно остановиться на особенностях компенсаторных реакций в функциональной системе дыхания. Мы проанализировали результаты изучения функции дыхания у 400 больных туберкулезом легких.
Для оценки состояния функциональной системы дыхания необходимо комплексное клинико-физиологическое обследование больного, включающее по возможности все звенья внешнего дыхания, а также другие системы, принимающие участие в осуществлении дыхательной функции (кровообращение, кроветворение и др.).
Учитывая это, мы в своих исследованиях использовали большой комплекс методик, результаты которых позволяют с должной полнотой и объективностью судить о состоянии функциональной системы дыхания.
Для характеристики дыхательной функции на разных этапах ее реализации определяли напряжение в альвеолярном воздухе кислорода (РАО2) и углекислого газа (РАС02), насыщение артериальной крови кислородом Sa02), содержание кислорода в крови (Са02). Кроме того, изучали показатели тканевого дыхания и крови — вакат кислорода; содержание пировиноградной кислоты (ПВК), активность лактатдегидрогеназы (ЛДГ), уровень кетоновых тел (КТ), активность церулоилазмина (ЦП) и трансферрина (ТФ); в плазме и эритроцитах -содержание меди и марганца; в моче — вакат кислорода, окислительный коэффициент, содержание ПВК.
Для характеристики аппарата внешнего дыхания определяли легочные объемы: общую емкость легких (ОЕЛ) и ее фракции: остаточный объем (ООЛ), жизненную емкость легких (ЖЕЛ) с её составляющими - резервными объемами вдоха и выдоха (РОВд и РОВыд), дыхательным объемом (ДО); легочную вентиляцию — ее количественные и качественные показатели: минутный объем дыхания (МОД), число дыханий (ЧД), альвеолярную вентиляцию (АВ) и ее отношение к общей вентиляции (АВ/МОД*100 %), равномерность вентиляции по спирограмме — индекс эффективности смешивания (ИЭС), по оксигемограмме — время сатурации и десатурации кислорода (ВС02 и ВД02), по капнограмме — отношение прироста напряжения углекислого газа в альвеолярную фазу — дельтаРАС02 — к общему РАСО2 (дельтаРАС02/ РАС02*100, %), взаимоотношения вентиляции и перфузии (дельтаРАС02/tА); состояние газообмена: количество кислорода, поглощенного в 1 мин (МП02), и коэффициент использования кислорода (КИ02); показатели механики чихания, отражающие бронхиальную проходимость и Функцию дыхательных мышц: максимальную вентиляцию легких (МВЛ), объем форсированного выдоха (ОФВыд), пробу Тиффно (ПТ), максимальные объемные скорости по данным петли «поток — объем» (МОС25 50 75, МОС0-25, МОС25--75), пневмотахометрию (ПТМ) и др.; изучали регионарные функции легких (вентиляции и перфузии) методом радиопневмографии с 133Хе.
Должные величины показателей дыхательной функции (легочные объемы, вентиляция, газообмен) определяли исходя из должного основного обмена (А. Г. Дембо, 1957; Ю. Я. Агапов, 1963). Фактические величины выражались в процентах к должным. Показатели легочных объемов и вентиляции приводились к условиям BTPS, а показатели газообмена — STРД. Для определения должных величин скоростных показателей (максимальные объемные скорости — МОС, ОФВыд и др.) использованы предложения Н. Н. Канаева (1980), В. Morris (1971), Л. Chcrniak (1972).
Для суждения о степени возбуждения дыхательного центра регистрировали биоэлектрическую активность дыхательных межреберных мышц в период спокойного дыхания.
Для характеристики компенсаторных механизмов аппарата кровообращения определяли минутный объем крови (МОК) физическими методами по формулам Старра и Бремзера — Ранке, а также методом Фика, систолический объем (СО) и число сердечных сокращений (ЧСС), время кровотока на участке легкое — ухо оксигемометрическим методом; давление в легочной артерии (при зондировании сердца) и ЭКГ в 12—18 отведениях с определением состоянии правых отделов сердца по Видимски и предложенным нами критериям (В. Г. Бокша, П. И. Мандель и соавт., 1980). Должную величину МОК определяли по формуле Савицкого.
Для выявления компенсаторных реакций красной крови изучали количество эритроцитов и гемоглобина (обычного — А и фетального — F), объемную массу эритроцитов по гематокриту, средний объем (V), среднюю толщину (Т) и средний диаметр (Д) эритроцита, сферический индекс (Д/Т), число ретикулоцитов с учетом степени их зрелости по пяти группам (венчикообразные, клубко- и глыбкообразные, полносетчатые, неполносетчатые, пылевидные) .
При изучении функции дыхания применяли пробу с физической нагрузкой (степ-тест и велоэргометрию) с вдыханием кислорода и введением медикаментозных препаратов (эуфиллина, атропина, эфедрина, нафтизина, зусипрана). Кислородную пробу оценивали по предложенной нами методике (В. Г. Бокша, П. И. Мандель, 1980).
Использовали следующие приборы:
для исследования функции дыхания—аппарат ПООЛ-1, включающий спирограф СГ1М и гелиевый газоанализатор ТП-20; «Пульмонет-2» с компьютером «Годематик» («Лаура») фирмы «Голд— Годарт», регистрирующий петлю «поток — объем»: пневмотахометр ПТ-1; капнографы ГУМ-2 и фирмы «Голд — Годарт», оксигемометры 038 и 057, оксигемограф 036; электромиограф «Галилео» типа К81а; прибор «Микроаструп» фирмы «Радиометр»; установку «Ксенон-1» для изучения регионарных функций легких с радиоактивным 133Хе; в ряде исследований применяли аппарат Холдена для газоанализа, прибор Роунгтона — Шоландера в модификации Вирцова для микрометрического определения Са02;для исследования сердечно-сосудистой системы — различные типы электрокардиографов: ЭЛКАР-6, 6NEK-4, мингографы-34, 82; механокардиограф Н. Н. Савицкого.
Данные спирографического и капнографичсского исследований обрабатывали на ЭВМ ЕС-1020 по програм¬мам, разработанным нами совместно с Институтом кибернетики АН УССР и кустовым вычислительным центром курортов профсоюзов Крыма (В. Г. Бокша, Э. Н. Брудная и coaвт., 1983: В. Г. Бокша, Э. Н. Брудная и соавт., 1977).
Компенсаторные механизмы аппарата внешнего дыхания
Одним из результирующих показателен функции дыхания является уровень кислорода в крови. Снижение этого уровня ведет к включению механизмов компенсации, которые полностью или частично возмещают возможный дефект функции.
Основным компенсаторным механизмом аппарата внешнего дыхания является гипервентиляция, т. е. повышение МОД. Этот механизм был включен в работу у 176 (44 %) больных. В группе с нормальным уровнем кислорода в крови его использовали у 81 (36,8 %) из 220 человек, а в группе со сниженным уровнем кислорода в крови —у 95 из 180 (52,8 %, Р<0,01). Следует отметить, что во второй группе выраженная гипервентиляция (свыше 150%) отмечалась чаще, чем в первой, однако полной компенсации не наступало. Это обусловлено тем, что для получения должного компенсаторного эффекта имеет значение не столько степень увеличения МОД, сколько его структура. Альвеолярная вентиляция, обеспечивающая нормальный газовый состав альвеолярного воздуха, зависит не только от абсолютной величины МОД, но и от соотношения ЧД и ДО. Об эффективности альвеолярной вентиляции можно судить по отношению АВ/МОД. Расчеты показали, что между МОД и РАО2 нет достоверной корреляции, в то время как между АВ/МОД и РА02 прямая корреляция весьма значима (Р<0,001). Следовательно, компенсаторным механизмом является не избыточная вентиляция, а величина использования ее для газообмена, т. е. альвеолярная вентиляция.
При большой частоте дыхания снижается ДО, что ведет к уменьшению АВ. В этих условиях компенсация альвеолярной гиповентиляции возможна лишь за счет значительного повышения МОД. Действительно, при сравнении двух групп больных с гипервентиляцией, из которых в одной ЧД превышала 20 в 1 мин, а в другой была меньше 20, выявлено, что в первом случае МОД составил (157,2±3,55 %), а во втором — (132±4,9) % (Р<0,001). Характерно, что в первой группе, несмотря на более высокий МОД, показатель эффективности дыхания был ниже, чем во второй (63,2 % ± 1,67 % и 68,8 % ±0,84 %; Р< <0.001). В связи с этим такой вид компенсации может не давать эффекта, т. е. не приводить к нормальному насыщению крови кислородом (по нашим данным, в 45 % случаев). Это объясняется тем, что дальнейшее повышение МОД может стать невозможным из-за чрезмерного напряжения дыхательного центра (Л. Л. Шик, 1964).
Показателем напряженности дыхательного центра может служить величина биотоков дыхательных межреберных мышц. В нормальных условиях при спокойном дыхании эти биотоки либо не регистрируются, либо величины их незначительны (не более 20 мкВ). При снижении насыщения крови кислородом усиливается афферентная импульсация от хеморецепторов и повышается возбуждение дыхательного центра. Это ведет к соответствующему усилению афферентной импульсации параллельно запросам организма, необходимым для компенсации возникшего нарушения. Деятельность дыхательных мышц повышается, увеличивая легочную вентиляцию (II. И. Гаврилова, 1964, 1968; Л. Л. Шик, 1967; К. Campbell, 1955, 1958, и др.).
Мы отметили высокую прямую корреляцию между амплитудой биотоков дыхательных мышц и величиной МОД (г="0,62, Р<0,001). Характерно, что амплитуда импульсов резко возрастала лишь при увеличении МОД выше 150%, у большинства больных (67%) превышая 20 мкВ и достигая в отдельных случаях 35—60 мкВ (средняя величина 23,5±3,09 мкВ, тогда как при МОД до 120% она равна 9,3±1,91 мкВ. а при МОД 120 150% её показатель - 14,8±2,44 мкВ: различие, достоверно: Р<0,02—0,001). Таким образом, именно состояние дыхательного центра, его напряженность могут лимитировать возможности компенсации дыхательной функции за счет повышения МОД.
Эффективность дыхания зависит от степени равномерности распределения воздуха в альвеолах. Казалось бы, чем больше МОД, тем выше степень равномерности вентиляции. Однако мы не выявили достоверной коррелятивной зависимости между МОД, с одной стороны, и показателями равномерности вентиляции — с другой. В то же время установлена достоверная прямая корреляция между АВ/МОД и ИЭ (г=0,45; Р<0,05), т. е, на первый план выступает альвеолярная вентиляция.
Таким образом, для эффективной компенсации важно не увеличение МОД само по себе, а качественное улучшение вентиляции. В связи с этим важно отметить, что мы не выявили корреляции МОД с интегративным показателем дыхательной функции — насыщением крови кислородом. В то же время отмечена отчетливая корреляция между SaO2 и качественными показателями вентиляции: прямая — между Sa02 и показателем эффективности дыхания (Р<0,05) и обратная между SaO2 и временем сатурации кислорода (Р<0,001). Ухудшение качественных показателей вентиляции часто является следствием увеличения остаточного объема. Об этом свидетельствуют данные о высокозначимой обратной корреляции между Sa02 и ООЛ/ОЕЛ (г=—0,72, Р<0,001), г е. при повышении ООЛ SaO2 снижается.
Ограниченные дыхательные резервы препятствуют адекватному (соответственно запросам организма) увеличению МОД. О состоянии дыхательных резервов мы судили по величине ЖЕЛ, отражающей потенциальные возможности аппарата внешнего дыхания, и МВЛ, указывающей на фактическое использование этих резервов. Исследования показали, что в группе больных с гипервентиляцией, у которых дыхательные резервы были снижены (ЖЕЛ и МВЛ меньше 75%), средняя величина МОД была ниже, чем в группе больных с нормальными или незначительно сниженными резервами (табл. 1).
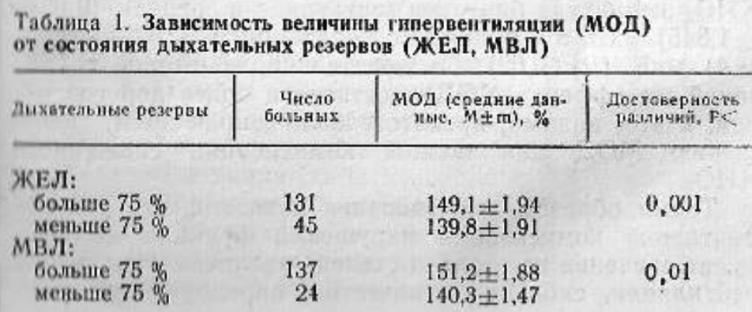
При ограниченных дыхательных резервах возникает диссоциация между степенью возбуждения дыхательных мышц и величиной вентиляции.
Параллелизм между величиной амплитуды биотоков дыхательных мышц и МОД имеется не всегда. У 17 % больных с МОД ниже 150 % биоэлектрическая активность дыхательных мышц была повышена. С другой стороны,у 11 % больных с. высоким МОД (более 150%) амплитуда импульсов была нормальной. Анализ показал, что биоэлектрическая активность дыхательных мышц повышается в тех случаях, когда снижены дыхательные резервы. Очевидно, в этих случаях для получения должного эффекта необходимо более сильное возбуждение дыхательного центра. В ответ на импульсацию, эквивалентную значительному МОД (выше 150%), вследствие ограничения дыхательных резервов МОД повышается меньше или не повышается. При сравнении больных с пониженными дыхательными резервами (ЖЕЛ меньше 75%) с больными с нормальными или незначительно сниженными резервами (ЖЕЛ выше 75%) обнаружено, что при почти одинаковом МОД (144,7 %±9,76 % и 135,7 %±4,88 %, Р>0,2) в первом случае амплитуда импульсов составляет (20,3±2,38) мкВ, во втором — (14,4±1,57) мкВ (Р<0,05). Следовательно, в первой группе такое же повышение МОД, как во второй, достигается более дорогой ценой.
При перенапряжении дыхательного центра в ряде случаев невозможно увеличить легочную вентиляцию до необходимой величины. Известно, что при снижении КИ02, чтобы сохранить необходимый уровень потребления кислорода, повышается МОД. Мы выделили две группы больных, из которых в одной КИ02 был нормальным или незначительно снижен (до 32), а в другой — снижался более существенно (ниже 32). МОД в обеих группах был несколько увеличен (в среднем 127 и 122,3 %). Очевидно, для компенсации снижения КИ02 требовалось большее увеличение МОД, однако этого не наблюдалось. По данным электромиографии, у больных с нормальным КИ02 амплитуда биотоков составляла в среднем (9,09± ±1,845) мкВ, а у больных с пониженным КИ02— (20± =4) мкВ (Р<0,02). Следовательно, во второй группе такой же эффект (МОД) достигался более дорогой ценой, и это, видимо, препятствовало дальнейшему повышению МОД для полной компенсации сниженного КИО2.
Таким образом, исследования показали, что для эффективной компенсации нарушений функции дыхания имеет значение не столько степень увеличения минутной вентиляции, сколько ее качество; определяющую роль играют величина дыхательных резервов и состояние дыхательного центра.
Полученные результаты позволяют говорить о двух видах компенсаторных реакций аппарата внешнего дыхания:
1) более совершенных и эффективных, обусловленных высокими дыхательными резервами, связанными с увеличением МОД за счет повышения дыхательного объема и
способствующими качественному улучшению дыхательного акта (повышению вентиляции альвеол и улучшению ее равномерности); это ведет к повышению напряжения кислорода в альвеолярном воздухе, что при нормальных условиях обеспечивает необходимую оксигенацию артериальной крови;
2) менее совершенных и экономичных при высоком остаточном объеме и ограниченных
дыхательных резервах, связанных с увеличением МОД за счет учащения дыхания и сопровождающихся повышением напряжения дыхательного центра. В этом случае компенсирующий результат достигается с большим напряжением и чаще, чем в первом случае, не дает полного эффекта.
Важно отметить, что в начале заболевания включаются эффективные механизмы компенсации, которые при длительном течении болезни сменяются менее эффективными и экономичными. Эти различия отчетливо выявляются при сравнении групп больных с ограниченными и распространенными процессами, с небольшой и значительной длительностью заболевания (табл.2).
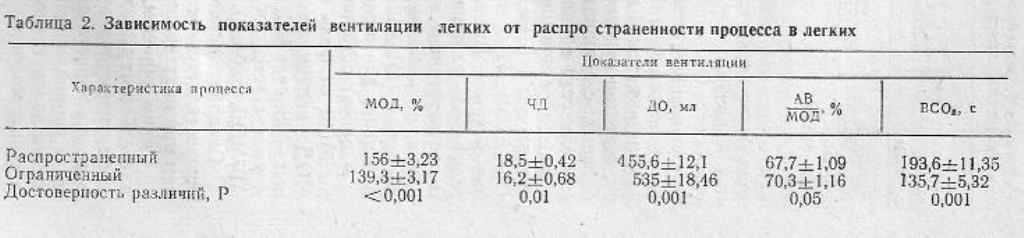
При распространенных процессах при прочих равных условиях используются менее совершенные механизмы компенсации: МОД увеличивается более значительно, однако за счет учащения дыхания, в связи с чем показатели эффективности дыхания снижаются. Особенно велика разница в показателях равномерности вентиляции: ВСО2 при распространенном процессе значительно больше, чем при ограниченном.
Для выявления зависимости компенсаторных реакции or длительности заболевания были изучены, две группы больных: с давностью болезни до 5 и более 10 лет. При длительности заболевания более 10 лет отмечено более выраженное повышение МОД: до 154 %±1,49 % по сравнению с 144 % 1:2 % при давности заболевания до 5 лет (Р<0,001). При этом МОД повышается за счет учащения дыхания. Выявлена прямая корреляция между длительностью заболевания и числом дыханий (Р<0,05). В соответствии с этим снижается эффективность вентиляции, повышается ее неравномерность: ВСО» увеличивается до (179±12,48) с по сравнению с (142с ± 7,09) с при менее длительных процессах (Р<0,02).
Следует остановиться также на зависимости структуры МОД от фазы процесса. При неактивных процессах МОД увеличивается за счет ДО, тогда как при активных— за счет ЧД. В соответствии с этим снижается АВ и уменьшается показатель эффективности дыхания — АВ/МОД (табл. 3).
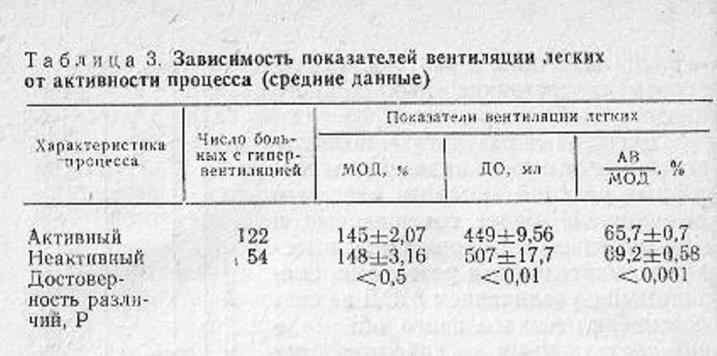
Следовательно, при активном процессе компенсация осуществляется менее эффективным и экономным путем, чем при неактивном процессе.
Таким образом, при распространенных активных и длительно текущих патологических процессах в легких эффективные и экономичные компенсаторные реакции аппарата внешнего дыхания сменяются менее эффективными и экономичными механизмами, требующими от организма значительного напряжения и мобилизации дыхательных резервов.